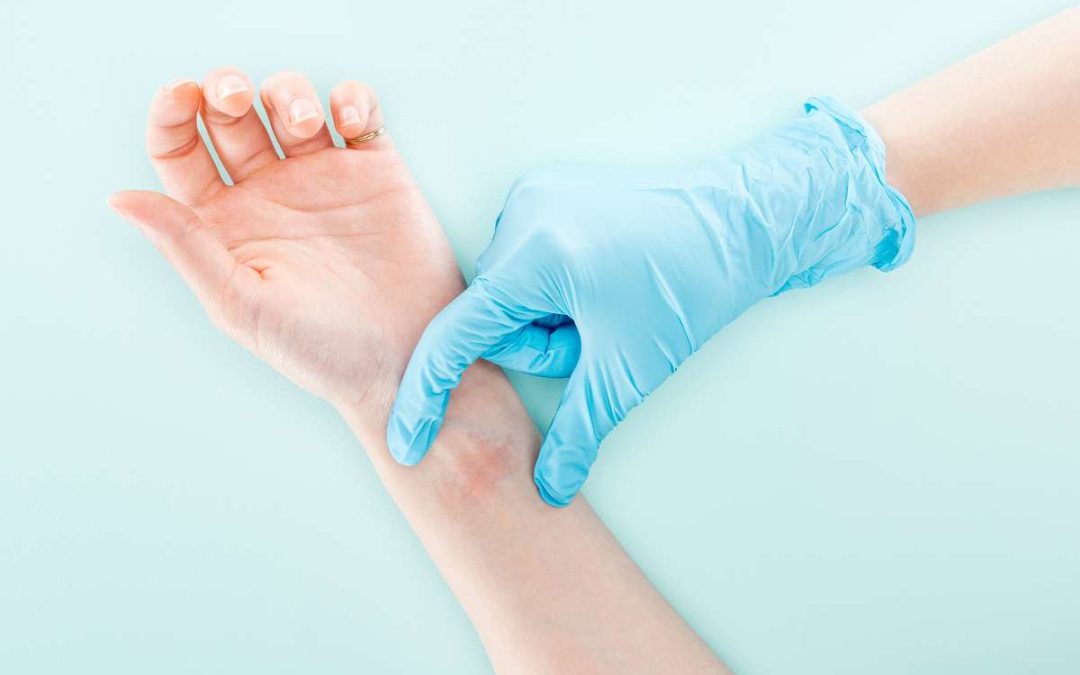
Gerötete Haut, die juckt, nässt und kleine Bläschen bildet: Bei einer Kontaktallergie reagiert die Haut allergisch auf bestimmte Substanzen, wenn sie mit diesen in Berührung kommt.
Dabei kommt die allergische Kontaktdermatitis recht häufig vor. Rund 15-20 Prozent der deutschen Bevölkerung entwickeln mindestens einmal im Leben ein solches Kontaktekzem.
Was sind die Ursachen einer Kontaktallergie? Wie erkennst du diese und wie sieht die Behandlung einer allergischen Kontaktdermatitis aus? Wir verraten es dir – und werfen natürlich auch einen Blick auf mögliche Zusammenhänge mit Neurodermitis und Psoriasis!
Inhalt:
Was ist eine Allergie?
Unser Immunsystem hat grundsätzlich die Aufgabe, unseren Körper vor Gefahren zu schützen. So beispielsweise bei Viren und Bakterien. Entdeckt das Immunsystem gefährliche Bakterien, dann gilt es diese abzuwehren.
Gleiches passiert täglich, wenn wir mit fremden Stoffen in Kontakt kommen. Unser Immunsystem prüft, ob es sich hierbei um harmlose oder aber um gefährliche Substanzen handelt.
Bei einer Allergie stuft das Immunsystem fälschlicherweise harmlose Stoffe als gefährlich ein. Diese Phase bei der Entwicklung einer Allergie nennen Mediziner Sensibilisierung. Kommt es danach erneut zu einem Kontakt mit dieser Substanz, dann beginnt unser Immunsystem mit der Abwehrarbeit. An dieser Stelle kommt es zu den Symptomen einer Allergie.
Was ist eine Kontaktallergie?
Bei Kontaktallergien (allergische Kontaktdermatitis, allergisches Kontaktekzem) reagiert die Haut auf die Berührung mit einer bestimmten Substanz. Wie der Name es schon sagt, kommen die allergieauslösenden Stoffe also mit der Haut in direkten Kontakt.
Diese eigentlich harmlose Substanz (Allergen) führt zu einer Überempfindlichkeitsreaktion des Immunsystems. Unser Organismus versucht dann, den vermeintlich gefährlichen Stoff mit spezifischen Abwehrstoffen (Antikörpern) zu bekämpfen. Die betroffenen Hautstellen entzünden sich und jucken – sie zeigen also eine allergische Reaktion.
Häufige Beispiele sind Ausschläge am Hals oder Handgelenken, an denen Schmuck getragen wird. Oder allergische Reaktionen an den Händen, die durch bestimmte Putzmittel ausgelöst werden. Aber auch Kosmetika, Waschmittel, Textilien, Pflanzen oder Chemikalien können ein allergisches Kontaktekzem hervorrufen.
Rund zehn Prozent der Erwachsenen und fünf Prozent der Kinder entwickeln im Laufe ihres Lebens mindestens einmal eine Kontaktallergie.
Kontaktekzeme zählen dabei überwiegend zum sogenannten Spättyp (Typ IV). Das bedeutet, dass die Symptome erst einen bis drei Tage nach der tatsächlichen Berührung mit dem Allergen auftreten.
Verantwortlich für die verzögerte Reaktion sind die T-Zellen (auch T-Helfer-Lymphozyten oder T-Lymphozyten genannt). Diese Zellen des Abwehrsystems schütten Botenstoffe aus, sobald sie mit dem Allergen in Kontakt kommen, und lösen dann eine Entzündungsreaktion aus.
Genau diese Verzögerung macht es Betroffenen schwer, die Beschwerden auf die richtige Ursache zurückzuführen.
Symptome einer Kontaktallergie
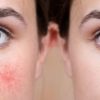
Eine Kontaktallergie zeigt sich durch Veränderungen an der Haut – diese erscheinen jedoch häufig erst 12 bis 72 Stunden nach dem Hautkontakt mit dem Allergen.
An den Stellen, an denen die Haut mit der jeweiligen Substanz in Berührung kommt, zeigen sich folgende Symptome:
- Rötung der Haut (Erythem) – häufig scharf begrenzt,
- nässende Bläschen und Knötchen,
- Schwellung,
- Quaddelbildung,
- starker Juckreiz,
- Brennen und
- Krusten- oder Schuppenbildung,
Wie stark die Reaktion der Haut ausfällt, hängt von der jeweiligen Substanz und der Dauer der Berührung ab.
Wird der Kontakt zur Haut nicht abgebrochen und wird der Auslöser nicht gemieden, kann es zu einem chronischen allergischen Kontaktekzem kommen. Dabei bilden sich häufig eine Verhornung der Haut, Schuppung, Risse und Rillen (Lichenifikation). Nicht selten kommt es zu einer Streureaktion, bei der die Symptome auch in Körperbereichen auftreten, die keinen Kontakt zum Allergen hatten.
In den meisten Fällen betrifft eine allergische Kontaktdermatitis die Hände, das Gesicht oder den Nacken.
Typische Lokalisation
Einige Lokalisationen sind für bestimmte Kontaktekzeme typisch:
- Achselhöhle: Deo, Enthaarungsmittel
- Analfalte: feuchtes Toilettenpapier, Seife
- Augenregion: Augentropfen, Brille, Kosmetika
- Bauchnabel: Hosenknöpfe, Gürtelschnalle, Piercings
- Behaarter Kopf: Haarpflegeprodukte, Haarfärbemittel, Klammern, Dauerwelle
- Fuß: Fußspray, Fußkettchen, Socken, Schuhe
- Genitalbereich: Enthaarungsmittel, Kondome, Intimpflegemittel, Piercings
- Hand: Latex- oder Gummihandschuhe, Chromsalze, Reinigungsmittel, Ringe
- Handgelenk: Uhr, Armband
- Hinterer Oberschenkel: Toilettensitz
- Dekolleté, Kettenlinie um den Hals: Kettenanhänger und Ketten
- Ohr: Ohrstecker, Piercings
- Taille: Gürtel, Gummiband der Unterwäsche
- Unterschenkel: Thrombosestrümpfe
- Vorderer Oberschenkel (im Bereich der Hosentasche): Feuerzeug, Schlüssel
Ursachen und Auslöser einer Kontaktallergie
Theoretisch kann jeder natürliche oder künstliche Stoff, der in der Umwelt vorkommt, eine Kontaktallergie auslösen.
Im Folgenden eine Auflistung der besonders häufigen Kontaktallergene:
- Metalle: Nickel (wie beispielsweise in Schmuck, Gürtelschnallen, Reißverschlüssen, Knöpfen und Brillengestellen); Chromate (wie beispielsweise in Leder, Wasch- und Bleichmitteln, Zement und Schuhcremes); Kobaltsalze (wie beispielsweise in Metalllegierungen, Bleich- und Färbemittel, Kosmetika und Farben)
- Duft- und Aromastoffe (in Parfüm, Seifen, Kosmetika, Waschmittel)
- Latex (beispielsweise Gummihandschuhe oder Kondome)
- Konservierungsstoffe (wie Parabene, Formaldehyd, Methylchloroisothiazolinon)
- Pflanzen (wie Kamille, Arnika oder Beifuß)
- ätherische Öle (wie Zitronen- oder Pfefferminzöl)
- Reinigungs- und Lösungsmittel (wie Weichmacher)
- Klebstoffe (wie beispielsweise von Pflastern)
- Farbstoffe: Paraphenylendiamin (beispielsweise in Haarfärbemittel, aufgemalte Tätowierungen, Henna); Dispersionsblau (in dunkelfarbigen Textilien)
- Kunststoffe (wie Acrylate in Nagellack)
- Lokal angewandte Medikamente (wie beispielsweise Wollwachsalkohole in Cremes und Lotionen, Lokalantibiotika wie Neomycin oder Bacitracin, Bufexamac, Wollfette, Lokalanästhetika, Desinfektionsmittel)
- Natürliche Stoffe: Perubalsam (in Cremes und Salben), Kolophonium (Papier, Druckfarben, Lacke, Klebstoffe, Heftpflaster oder Polituren)
Die Zahl der möglichen Allergene ist sehr groß. Die teils natürlichen, teils künstlich hergestellten Stoffe begegnen uns im täglichen Leben – sei es im Rahmen der Körperpflege oder am Arbeitsplatz und selbst in Medikamenten.
Experten gehen daher davon aus, dass die Dunkelziffer von Kontaktallergien deutlich höher liegt. Viele Betroffene wechseln einfach die vermeintlich auslösenden Produkte wie Kosmetika oder Schmuck, statt die Symptome bei einem Hautarzt abklären zu lassen.
Laut Wissenschaftlern und Medizinern gibt es einige Faktoren, die das Risiko, ein Kontaktekzem zu entwickeln, erhöhen können. Dazu zählen genetische Vorbelastungen, fettreiche und ungesunde Ernährung, Alkohol, Nikotin, Umweltschadstoffe oder auch eine übermäßige Hygiene.
Zudem weisen einige Berufsgruppen ein erhöhtes Risiko auf, an einer Kontaktallergie zu erkranken. Darunter beispielsweise Friseure, Bauarbeiter, Pflegepersonal und Reinigungspersonal. Ausschlaggebend ist dabei der häufige Kontakt zu Substanzen wie Haarfärbemittel, Desinfektionsmittel, Gummihandschuhe, Zement und Reinigungsmittel.
Diagnose
Ob eine entsprechende Allergie vorliegt oder nicht, kann nur ein Arzt feststellen. Hierzu führt der Facharzt mit der Zusatzbezeichnung Allergologe einen Allergietest durch. Dabei handelt es sich meist um einen Haut-, Lungen- oder Hals-Nasen-Ohren-Arzt. Aber auch einige Kinderärzte verfügen über die notwendige Zusatzbezeichnung.
Zunächst wird der Arzt eine Anamnese durchführen, um sich nach deiner Krankengeschichte zu erkundigen. Dazu gehören Fragen wie beispielsweise die folgenden:
- Wann sind die Symptome erstmals aufgetreten?
- Auf welche Körperstellen begrenzen sich die Beschwerden?
- In welchen Situationen sind die Symptome aufgetreten und gibt es etwas, das die Beschwerden lindert, wie beispielsweise das Ablegen von bestimmten Kleidungsstücken oder Schmuck?
- Liegen bereits Allergien vor?
- Haben direkte Familienangehörige irgendwelche Allergien?
Anschließend werden die betroffenen Hautstellen untersucht.
Im nächsten Schritt erfolgt häufig ein Epikutantest (Patch-Test). Dabei werden Proben der möglichen Allergene mithilfe eines Pflasters auf dem Rücken des Patienten aufgeklebt. Nach 48 bis 72 Stunden kontrolliert der Arzt die Hautstellen und prüft die Haut auf mögliche lokale Überempfindlichkeitsreaktionen wie Juckreiz, Rötung oder Quaddelbildung).
Behandlung: Allergenkarenz
Kontaktallergien bleiben meistens ein Leben lang bestehen. Die wirksamste Behandlung ist daher, den Auslöser klar zu erkennen und diesen zukünftig zu meiden. In Fachkreisen wird die Vermeidung eines Allergens auch Allergenkarenz genannt. Die Anamnese beim Allergologen ist daher besonders wichtig.
Je nach Allergen kann diese Allergenkarenz bedeuten, dass du die Haut beispielsweise mit spezieller Kleidung wie Handschuhen oder mit Hautschutzsalben schützen musst.
Liegt eine berufsbedingte Kontaktallergie vor, dann sollte der Betriebsarzt und/oder die Berufsgenossenschaft informiert werden. In manchen Fällen wird sogar ein Arbeitsplatzwechsel nötig sein.
Für die kurzfristige Linderung der Symptome gibt es diverse rezeptfreie Medikamente – dein Arzt oder Apotheker können dich entsprechend beraten. Darüber hinaus muss die betroffene Hautstelle gut gesäubert werden, um den Heilungsprozess zu fördern. Rückfettende Cremes, Öle und Bäder helfen ebenfalls der Regeneration der Haut.
Bei starken Beschwerden kann der Arzt eine kortisonhaltige Salbe, Tabletten oder auch eine UV-Therapie oder PUVA-Therapie verordnen.
Verlauf und Prognose
Kontaktallergien sind nicht heilbar. Im Vergleich zu anderen Allergien gibt es für allergische Kontaktdermatitis keine Hyposensibilisierungen oder Desensibilisierungen gegen die Auslöser. Das bedeutet, dass die Sensibilisierung auf das Allergen häufig über Jahre oder gar ein Leben lang besteht.
Werden die auslösenden Substanzen gemieden, dann klingen die Beschwerden häufig innerhalb kürzester Zeit ab. Besteht die Kontaktallergie hingegen über eine längere Zeit, kann es zusätzlich zu Infektionen mit Pilzen oder Bakterien kommen.
Es ist wichtig, auf eine gesunde Barrierefunktion der Haut zu achten und diese vor Trockenheit zu schützen. Eine regelmäßige Hautpflege mit rückfettenden Salben oder Cremes ist daher empfehlenswert.
Zudem empfehlen Experten, sich vor dem Kauf neuer Kosmetik- und Pflegeprodukte intensiv mit den Inhaltsstoffen zu beschäftigen und diese auf mögliche Allergene zu prüfen. Darüber hinaus sollten neue Kleidung, Bettwäsche und Handtücher vor dem ersten Tragen oder Benutzen stets gewaschen werden.
Zusammenhang: Neurodermitis – Kontaktallergie
Neurodermitis (atopische Dermatitis) und das allergische Kontaktekzem kommen beide recht häufig bei Kindern vor und sind schwer zu unterscheiden. Mediziner vermuten daher einen gewissen Zusammenhang zwischen dem Auftreten von Neurodermitis und Kontaktallergien.
Was mithilfe von Studien bereits gezeigt werden konnte, ist, dass Menschen, die im Kindesalter unter einer schweren Neurodermitis leiden, seltener Kontaktallergien entwickeln als nicht betroffene Menschen.
Wissenschaftliche Studien zeigen zudem, dass sich die beiden Krankheiten beeinflussen können. So kann ein Patient mit einer allergischen Kontaktdermatitis durch die gezielte Allergenvermeidung gleichzeitig auch seine Neurodermitis verbessern.
Die Vermeidung der individuellen Triggerfaktoren oder Allergene steht somit sowohl bei Neurodermitis als auch bei Kontaktallergien im Vordergrund.
Führt die Behandlung einer Neurodermitis hingegen nicht zur gewünschten Besserung und Linderung der Symptome, dann ist es sinnvoll, zusätzlich einen Allergietest durchzuführen.
Zusammenhang: Schuppenflechte – Kontaktallergie
Einen Zusammenhang zwischen Schuppenflechte (Psoriasis) und Kontaktallergien konnten Mediziner bisher nicht bestätigen. Die aktuelle Datenlage zeigt jedoch, dass Menschen mit Psoriasis um rund 40 Prozent seltener an einer Kontaktallergie erkranken als Patienten ohne Schuppenflechte.
Die Ergebnisse der bisher vorliegenden klinischen Studien sind jedoch eher inkonsistent und sollten laut Medizinern daher nicht als abschließend angesehen werden.
Theoretisch kann eine allergische Kontaktdermatitis jedoch als auslösender Faktor einer Psoriasis fungieren. In diesem Fall ist die allergische Entzündung der Haut der Auslöser für den Ausbruch der Psoriasis – Ärzte sprechen dann von einer „provozierten Psoriasis“.
Kontaktallergie: Allergenkarenz als einzige Behandlungsmöglichkeit
Eine allergische Kontaktdermatitis trifft rund zwanzig Prozent der Menschen mindestens einmal in ihrem Leben. Die Symptome sind unangenehmen, teils schmerzhaft und beeinträchtigen das berufliche und private Leben der betroffenen Menschen.
Und dabei ist die Kontaktallergie nicht heilbar. Als einzige sinnvolle Behandlungsmaßnahme gilt die gezielte Allergenkarenz. Durch die Vermeidung der Allergene können Patienten die unerwünschte allergische Hautreaktion im besten Fall sogar gänzlich umgehen.
Die Anzahl der möglichen Allergene ist heutzutage jedoch unglaublich groß. Daher ist eine fachliche Diagnose entscheidend für den weiteren Verlauf der Allergie.
Hast auch du bereits Erfahrung mit einer Kontaktallergie gemacht? Wie verläuft die Allergenkarenz bei dir? Erzähle uns von deinen Erfahrungen – wir freuen uns auf dich!
FAQ zu Kontaktallergie
Wie werden Kontaktallergien behandelt?
Eine allergische Kontaktdermatitis ist nicht heilbar. Die effektivste Behandlungsmethode ist die aktive Vermeidung des auslösenden Allergens. Zur kurzfristigen Linderung der Beschwerden verordnen Ärzte (kortisonhaltige) Salben und bei schweren Verläufen auch Medikamente auf Basis von Kortison.
Beeinflusst eine Kontaktallergie Schuppenflechte?
Grundsätzlich kann die allergische Kontaktdermatitis als auslösender Faktor für den Ausbruch oder die Verschlechterung des Hautzustandes bei einer Psoriasis fungieren. Weitere Zusammenhänge konnten bis heute jedoch nicht wissenschaftlich belegt werden.
Wie erfolgt die Diagnose bei einer Kontaktallergie?
Der behandelnde Allergologe führt zunächst eine ausführliche Anamnese und Hautuntersuchung durch. Anschließend erfolgt ein Epikutantest (Patch-Test), um mögliche Allergene zu identifizieren. Dabei werden dem Patienten Pflaster mit Proben der vermuteten Allergene auf den Rücken geklebt. Im Laufe von zwei bis drei Tagen werden dann lokale allergische Reaktionen geprüft.
Hier klicken, dann findest du alle Quellenangaben
Quellen:
Claßen A., Buhl T., Schubert S. et al. (2019): „The frequency of specific contact allergies is reduced in patients with psoriasis“, in: British journal of dermatology. URL: https://pubmed.ncbi.nlm.nih.gov/30101482/ (Zugriff am 15.07.2021)
Elmas Ö.F., Akdeniz N., Atasoy M., Karadag A.S. (2020): „Contact dermatitis: A great imitator“, in: Clinics in dermatology. URL: https://pubmed.ncbi.nlm.nih.gov/32513398/ (Zugriff am 15.07.2021)
Havstad S., Wegienka G., Zoratti E.M. et al. (2011): „Effect of prenatal indoor pet exposure on the trajectory of total IgE levels in early childhood“, in: Journal of allergy and clinical immunology. URL: https://pubmed.ncbi.nlm.nih.gov/21820714/ (Zugriff am 15.07.2021)
Hill H., Goldenberg A., Golkar L. et al. (2016): „Pre-Emptive Avoidance Strategy (P.E.A.S.) – addressing allergic contact dermatitis in pediatric populations“, in: Expert review of clinical immunology. URL: https://pubmed.ncbi.nlm.nih.gov/26764601/ (Zugriff am 15.07.2021)
Leonard A., Guttman-Yassky E. (2019): „The Unique Molecular Signatures of Contact Dermatitis and Implications for Treatment“, in: Clinical reviews in allergy & immunology. URL: https://pubmed.ncbi.nlm.nih.gov/29754191/ (Zugriff am 15.07.2021)

Eugenie ist die “gute Haut” von Farbenhaut und leidet nicht selbst an Schuppenflechte. Durch Familienangehörige ist sie jedoch bestens damit vertraut. Seit Januar 2019 liefert sie regelmäßig spannende Texte und weiß dem Leser Inhalte näherzubringen.








Letzte Kommentare