Diagnose: Atopische Dermatitis. Als eine der häufigsten Erkrankungen der Haut in Deutschland stellt die Neurodermitis Diagnose keine Seltenheit dar. Die chronisch-entzündliche Erkrankung der Haut betrifft Erwachsene und noch häufiger Kinder. Eine fachlich umfassende Diagnose erfordert neben einer gründlichen Anamnese auch diverse Untersuchungen und den Ausschluss anderer Erkrankungen.
Inhalt:
Das typische Krankheitsbild
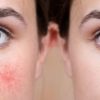
Das Krankheitsbild und die Symptome von Neurodermitis können je nach Alter des Patienten variieren. Stets wird jedoch ein starker Juckreiz der entzündeten Hautstellen beobachtet, der die Lebensqualität negativ beeinflusst. Eine insgesamt trockene und gerötete Haut führt häufig zu Verdickungen, Knötchen und Bläschen.
Zudem verläuft die Erkrankung in Schüben, sodass Phasen mit starken Symptomen und symptomfreie Zeiten sich abwechseln.
Neurodermitis bei Kindern und Babys zeigt sich häufig durch Ekzeme im Gesicht und an den Außenseiten der Extremitäten sowie in den Kniekehlen, den Ellenbogen und an den Handgelenken.
Bei Erwachsenen betrifft eine atopische Dermatitis insbesondere die Innenseiten der Extremitäten, die Stirn und Augen, den Nacken und Brustbereich sowie Hände und Füße. Besonders bei älteren Patienten sind zudem weitere Symptome im Organismus zu erkennen, wie etwa Verdauungsprobleme.
Neurodermitis Diagnose
Atopische Dermatitis tritt erstmals häufig bereits bei Kindern und Säuglingen auf. Ein erster Verdacht stellt sich ein, wenn die Haut des Kindes oder auch des Erwachsenen krankhafte, entzündliche Veränderungen und quälenden Juckreiz aufweist.
Der richtige Ansprechpartner für eine Neurodermitis Diagnose
Treten Symptome oder der Verdacht auf eine Neurodermitis auf, so ist zunächst der Haus- oder Kinderarzt zu kontaktieren. Ob zur weiteren Behandlung und Therapie direkt eine Überweisung des Patienten an einen Facharzt für Hauterkrankungen erfolgt, ist häufig von der Schwere der Symptome abhängig.
Handelt es sich um lediglich schwache Symptome und einen milden Verlauf, der keine Medikation verlangt, so verbleibt die weitere Beobachtung der Neurodermitis häufig zunächst beim Haus- oder Kinderarzt.
Anamnese
Der erste Schritt bei der Diagnose einer atopischen Dermatitis ist eine umfassende Anamnese. Hierbei stellt der Arzt gezielte Fragen hinsichtlich der Beschwerden, Symptome sowie hinsichtlich Erkrankungen des atopischen Formenkreises in der Familie (wie beispielsweise Asthma oder Pollenallergie).
Aber auch die allgemeinen Lebensgewohnheiten, psychischer Stress und Fragen zum Beruf werden thematisiert und abgefragt.
Die Anamnese beinhaltet häufig die folgenden oder ähnliche Fragen:
- Wann trat der Ausschlag erstmals auf?
- Wo befinden sich die Hautveränderungen? Wo befindet sich der Ausschlag?
- Seit wann kratzen Sie sich? Seit wann kratzt sich das Kind?
- Leidet einer der Verwandten unter Neurodermitis?
- Leiden Sie unter trockener Haut?
- Gibt es Faktoren und Einflüsse, die den Juckreiz beziehungsweise die Hautveränderung bedingen, wie beispielsweise Kälte, Zugluft, Stress oder bestimmte Speisen?
- Gibt es bei Ihnen oder in Ihrer Familie Allergien oder Asthma-Erkrankungen?
- Sind weitere Erkrankungen bekannt? Auch in der Familie?
Körperliche Untersuchung
Auf die Anamnese folgt eine körperliche Untersuchung. Hierbei prüft der Arzt die vom Ausschlag oder von Veränderungen betroffenen Hautstellen. Besonders wichtig ist dabei, an welchen Körperstellen die Veränderungen auftreten und in welcher Ausprägung, denn die Lokalisation bei Babys, Kindern und Erwachsenen unterscheidet sich.
Auch wird untersucht, ob die Ekzeme zeitversetzt und wiederkehrend auftreten. Denn dies ist ein Indiz für die chronische und in Schüben verlaufende Neurodermitis.
Zusätzlich wird analysiert, wie die Haut auf Reizungen etwa durch Kratzen reagiert. Hier können Rückschlüsse hinsichtlich des sogenannten Dermografismus gezogen werden.
Laboruntersuchungen
Eine zusätzliche Möglichkeit zur Diagnose von Neurodermitis sind Laboruntersuchungen. So kann es bei manchen Patienten erforderlich sein, dass Hautproben entnommen und untersucht werden.
Blutuntersuchungen hinsichtlich der Menge des vorhandenen Immunglobulins E helfen beispielsweise, IgE-Antikörper im Blutserum zu bestimmen. So können typische Auslöser für Allergien und Reize analysiert werden, wie beispielsweise Tierhaare, Pollen oder Nahrungsmittel. Dies ist wichtig, um einerseits andere Krankheiten ausschließen zu können und um Allergien zu identifizieren, die als Trigger der atopischen Dermatitis wirken.
In einzelnen Fällen können Ärzte auch einen Atopie-Patch-Test oder auch einen Provokations- oder Belastungstest anordnen. Dadurch können Rückschlüsse auf den Zusammenhang zwischen auslösenden Faktoren und dem Auftreten von Symptomen bei Neurodermitis gezogen werden.
Allergietest
Wird vermutet, dass die Neurodermitis in Verbindung mit einer Allergie auftritt, kann ein Allergietest durchgeführt werden. Häufig wird der sogenannte Prick-Test angewandt. Hierbei ritzt der Mediziner dem Patienten kleine Mengen eines Allergieauslösers in die Haut des Unterarms. Die Allergie gilt als erwiesen, wenn sich nach 15 bis 20 Minuten allergische Reaktionen wie Rötungen und Quaddelbildung einstellen.
Diagnose als Grundlage der Behandlung und Therapie
Um eine individuelle und zielgerichtete Behandlung und langfristige Therapie von Neurodermitis festlegen zu können, bedarf es einer fachlichen Diagnose.
Ärzte verfolgen dabei insbesondere zwei wichtige Fragen, die beantwortet werden müssen:
- Leidet der Patient an Neurodermitis?
- Welche auslösenden Faktoren sind für den Ausbruch und/oder die Verschlechterung des Hautzustandes verantwortlich?
Insbesondere die Frage nach den potenziellen Triggern ist jedoch nicht selten eine langwierige Aufgabe, die nicht auf Anhieb beantwortet werden kann. Denn die auslösenden Faktoren sind so unterschiedlich wie die Patienten selbst.
Die Identifizierung der persönlichen Provokationsfaktoren bei Neurodermitis ist jedoch eine wichtige Aufgabe, die nicht zuletzt auch über den weiteren Verlauf, die akute Behandlung und langfristige Therapie der Erkrankung entscheidet.
Häufige Trigger bei Neurodermitis sind beispielsweise:
- Allergene,
- Hautirritationen,
- Umweltschadstoffe,
- Klima und Wetter,
- Infektionen und
- Stress.
Differenzialdiagnose bei Neurodermitis
Erschwerend bei einer Neurodermitis Diagnose ist die Tatsache, dass die Symptome bei betroffenen Patienten sehr unterschiedlich ausgeprägt sein können. Darüber hinaus gibt es auch weitere Krankheiten, die im Einzelfall ein sehr ähnliches Krankheitsbild aufweisen.
Wichtig ist daher insbesondere, dass andere Erkrankungen mit größtmöglicher Sicherheit ausgeschlossen werden.
Krankheiten, die es im Rahmen einer Differenzialdiagnose bei Neurodermitis auszuschließen gilt, sind beispielsweise:
- Ekzeme, wie beispielsweise Kontaktekzeme,
- Schuppenflechte (Psoriasis),
- Pilzinfektionen, etwa an Händen und Füßen,
- Krätze,
- Kutanes T-Zell-Lymphom (eine Form von Krebserkrankung bei Erwachsenen).
Um eine Differenzialdiagnose zu ermöglichen, nehmen Mediziner häufig eine Punktion der betroffenen Stellen und eine Laboruntersuchung der Probe vor.
Frühzeitige Neurodermitis Diagnose für mehr Lebensqualität
Neurodermitis kann bis heute nicht geheilt werden – es gibt jedoch zahlreiche Maßnahmen und Methoden in der Behandlung und Therapie, um den Krankheitsverlauf aktiv positiv zu beeinflussen.
Je früher die Diagnose einer atopischen Dermatitis erfolgt und je früher sich der betroffene Patient mit den möglichen Behandlungsansätzen und seinen individuellen Triggern auseinandersetzt, desto einfacher gestaltet sich das Leben mit Neurodermitis.
Ein erster Verdacht auf Neurodermitis besteht, wenn Kinder oder Erwachsene an krankhaft veränderten Bereichen der Haut leiden und einen starken Juckreiz verspüren.
Um das atopische Ekzem eindeutig als solches identifizieren zu können, bedarf es der Diagnose durch einen Arzt. Neben einer ausführlichen Anamnese beinhaltet die Erstellung einer Diagnose im Vorfeld auch eine körperliche Untersuchung.
Bei der Anamnese werden nicht zuletzt auch das Thema Allergie und genetische Vorbelastungen erfragt, da Neurodermitis eine genetische Komponente aufweist. Während der körperlichen Untersuchung werden die betroffenen Hautstellen genauestens geprüft – und in einzelnen Fällen ist eine weitere Abklärung, beispielsweise mithilfe von Laboruntersuchungen, notwendig.
Wann hast du deine Diagnose erhalten? Wie hat sich dein Leben seither verändert? Erzähle es uns – gerne auch in unserer Facebook-Gruppe!
FAQ zu Neurodermitis Diagnose
Ab wann liegt Verdacht auf Neurodermitis vor?
Neurodermitis tritt nicht nur, aber häufig schon bei Babys und Kleinkindern auf. Werden krankhafte und entzündliche Hautveränderungen (Ekzeme) in Verbindung mit Juckreiz beobachtet, empfiehlt es sich, einen Arzt aufzusuchen. Erster Ansprechpartner kann bei Erwachsenen der Hausarzt oder bei Kindern der Kinderarzt sein.
Wie sieht das charakteristische Krankheitsbild bei Neurodermitis aus?
Die Symptome bei Neurodermitis zeigen sich je nach Alter der Patienten an unterschiedlichen Körperstellen. Gemeinsam ist allen Betroffenen, dass sie an einer insgesamt trockenen Haut und starkem Juckreiz leiden. Die entzündeten Hautstellen erscheinen schubweise und führen oftmals zu Verdickungen, Knötchen und Bläschen.
Bei Kindern sind häufig Gesicht, Kopf, Gelenkbeugen, Nacken, Hände und Füße betroffen. Erwachsene leiden häufig unter Neurodermitis an den Innenseiten der Extremitäten, Stirn, Augen, Nacken, Brust sowie Händen und Füßen.
Welche Untersuchungen sind für die Diagnose von Neurodermitis nötig?
Um Neurodermitis zu diagnostizieren, bedarf es zunächst einer umfassenden Anamnese, um die individuelle Krankengeschichte, Beschwerden, Symptome, Erkrankungen in der Familie sowie allgemeine Lebensumstände zu erfragen. Es folgt eine körperliche Untersuchung der betroffenen Hautstellen und je nach Bedarf weiterführende Laboruntersuchungen, wie Bluttest, Allergietest oder auch Provokations- oder Belastungstest. Ziel ist es dabei beispielsweise eine Allergie zu identifizieren oder andere Krankheiten auszuschließen.
Hier klicken, dann findest du alle Quellenangaben
Quellen:
Fleming P., Yang Y.B., Lynde C. et al. (2020): „Diagnosis and Management of Atopic Dermatitis for Primary Care Providers“, in: Journal of the american board of family medicine. URL: https://pubmed.ncbi.nlm.nih.gov/32675275/ (Zugriff am 24.08.2021)
Frazier W., Bhardwaj N. (2020): „Atopic Dermatitis: Diagnosis and Treatment“, in: American family physician. URL: https://pubmed.ncbi.nlm.nih.gov/32412211/ (Zugriff am 24.08.2021)
Weidinger S., Beck L.A., Bieber T. et al. (2018): „Atopic dermatitis“, in: Nature reviews. Disease primers. URL: https://pubmed.ncbi.nlm.nih.gov/29930242/ (Zugriff am 10.03.2021)

Eugenie ist die “gute Haut” von Farbenhaut und leidet nicht selbst an Schuppenflechte. Durch Familienangehörige ist sie jedoch bestens damit vertraut. Seit Januar 2019 liefert sie regelmäßig spannende Texte und weiß dem Leser Inhalte näherzubringen.











Letzte Kommentare